
有的宝宝出生后不久,双眼出现很多黄白色分泌物,有人认为这是宝宝"火大"的缘故,于是采取了降低室内温度,减少婴儿的包被、衣着的做法,甚至对新生儿最好的喂养方式——母乳也有了怀疑。实际上,这是由于新生儿眼部发生了感染。
因为新生儿的免疫能力低下,也就是对病原菌的抵抗力太弱,甚至那些对成人和宝宝不会致病的细菌也可引起新生儿感染。同时由于新生儿的眼泪少,病原菌很容易在眼部繁殖而产生炎症。当新生儿出生时,眼部很容易经产道病原菌传染而发病,比如有患淋病的孕妇,经产道分娩时极易使新生儿感染,使新生儿患淋病性眼病。此外,出生不久的婴儿被不洁的手巾、手帕、医护人员的手等传染。由此可见,新生儿患结膜炎的机会和原因是很多的,应引起家长和医护人员的注意。
引起新生儿结膜炎的病原菌主要是各种细菌和衣原体,细菌依次为金黄色葡萄球菌、流感杆菌、淋球菌、链球菌、肺炎球菌、大肠杆菌等。引起新生儿结膜炎的衣原体称为沙眼衣原体。
新生儿沙眼衣原体结膜炎目前有增多倾向:新生儿沙眼衣原体结膜炎已占新生儿结膜炎各种病原菌首位,主要在分娩时通过产道感染。母亲宫颈衣原体培养阳性者,从阴道产出的婴儿23%~70%可被感染,18%~50%发生衣原体结膜炎。
新生儿结膜炎多在出生后5~14天发病,病眼有分泌物,可很快转为脓性,结膜充血水肿,双眼受累,严重者(如淋菌性眼炎)可侵犯角膜,发生溃疡、穿孔,给婴儿带来很大痛苦和危害,甚至个别宝宝产生远期不良的眼部后遗症。
如何预防:
首先应强调孕妇应诊治淋病或非淋菌性尿道炎、阴道炎。患此病父母可口服红霉素、多西环素(强力霉素)等药物。
其次,出生后婴儿用0.5红霉素或1%四环素眼膏涂结膜可预防新生儿结膜炎或使用眼药水滴眼预防。对已患病婴儿可局部用生理盐水冲洗后,用抗生素眼药水滴眼。
看病因用药水:如为绿脓杆菌感染时用庆大霉素眼药水;淋球菌感染选用青霉素眼药水;衣原体眼炎用红霉素眼药膏,还可用0.5%金霉素眼药水滴眼,每2小时1次或0.1%利福平药水滴眼,每天1次亦有效。
此外,对这些患儿应注意隔离、加强护理,特别是用过的手巾、手帕要进行消毒。对化脓性结膜炎,红肿明显者均应及时去医院诊治。
新生儿结膜炎的防治与护理?宝宝结膜炎的防治与护理
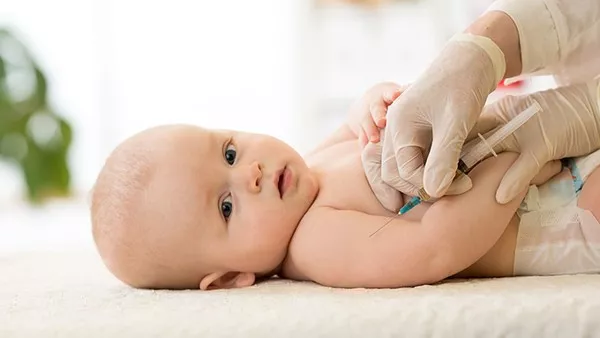
一般多在出生后5~14天发病,表现为眼睑肿胀,睑结膜发红、水肿,同时伴有分泌物,初为白色,但可能很快转为脓性,因此出现黄白色带脓性的分泌物。发病伊始可能是一侧眼部,但随着病情发展可另一侧眼睛受到累及,如未及时护理治疗,炎症可侵犯角膜。有的宝宝还会产生远期眼部不良后遗症,如视力受影响。
孕妈妈发现白带增多并呈脓性时,或是丈夫感染了淋病,应立即去医院就医诊治。因为,宝宝如果在分娩时,眼结膜直接接触了被淋球菌感染的子宫颈部及其分泌物,就会在出生后2~4天发生新生儿淋菌性眼结膜炎。该病感染严重时可迅速侵犯角膜,治疗若未跟进,可导致角膜发生穿孔,最终造成失明,对新生宝宝的健康危害极大。
新生宝宝易患结膜炎的原因
1、新生儿免疫力低下,对病菌的抵抗力太弱,以至那些对成人和大一些儿童不会致病的细菌,也可能让他们遭受感染。
2、泪腺尚未发育完善,因而眼泪较少,不易将侵入的病菌冲洗掉,而使它们在眼部繁殖发生结膜炎。
3、出生时,婴儿的头部要经过妈妈的子宫颈和阴道,眼部很容易因这些部位有病菌污染而被感染。如妈妈阴道的衣原体检查为阳性,从阴道分娩的婴儿70%都可能被感染,其中18%~50%会发生新生儿衣原体结膜炎。
如果宝宝眼部有分泌物,或是已患上结膜炎,请做如下护理:
1、每次清除宝宝眼部分泌物时,切记要先用流动的清水将手洗净。
2、将消毒棉签在温开水中浸湿,轻轻擦洗眼部分泌物。
3、如果睫毛上粘着较多分泌物时,可用消毒棉球浸上温开水湿敷一会儿,再换湿棉球从眼内侧向眼外侧轻轻擦拭,一次用一个棉球,用过的就不能再用,直到擦干净为止。
4、用抗生素眼药水滴眼。妈妈手持眼药瓶,将药水滴入宝宝的外眼角,不要滴在黑眼珠上或让药瓶口碰触眼睫毛,瓶口离眼要保持2厘米,每次2~3滴即可。滴后松开手指,用拇指和食指轻轻提上眼皮,以防药水流进鼻腔。若双眼均需滴药,应先滴病变轻轻的一侧,经后再滴较重侧,中间最好间隔3~5分钟。
常用的眼药水为0.25%的氯霉素眼药水;如果是淋球菌感染,选用青霉素眼药水;衣原体眼炎用红霉素眼膏,还可用0.5%的金霉素眼药水滴眼或0.1%的利福平眼药水滴眼。
5、对宝宝用过的物品,特别是毛巾、手帕要进行消毒。
如果眼部红肿明显,脓性分泌物过多及白眼球充血,一定要及时去眼科诊治,不得延误。
治疗新生儿肺透明膜病有妙招?治疗宝宝肺透明膜病有妙招

新生儿肺透明膜病(hyalinemembranedisease,HMD)又称新生儿呼吸窘迫综合征,系指出生后不久即出现进行性呼吸困难、青紫、呼气性呻吟、吸气性三凹征和呼吸衰竭。主要见于早产儿,为早产儿死亡的最主要原因。病情严重者,3天内会死亡,因此不管是医院或者家属,对于患有新生儿肺透明膜病的婴儿均应积极处理治疗,力争度过3天就存活有望,有恢复的可能。
应采取综合急救措施使患儿度过极期,带新生儿能产生足量的肺表面活性物质时,病情可望恢复。治疗的重点是:①纠正缺氧;②表面活性物质疗法;③其他对症和支持治疗。
1、注意保暖,保证体温在36~37℃,暖箱相对湿度50%左右。用监护仪监测体温、呼吸、心率,经皮测pO2、pCO2和pH。
2、应进行血氧和生命体征监测,使paO2维持在6.7~9.8kpa(50~70mmHg)、SaO2维持在87%~95%之间,过高可导致早产儿氧中毒,引起视网膜病和支气管肺发育不良。
3、尽早使用鼻塞维持气道正压呼吸(CpAp),压力以5~10cmH2O(0.49~0.98kpa)为宜,如压力过高可影响排出,发生肺气压伤和心博储量降低。
4、尽早应用表面活性物质制剂,天然制剂疗效优于人工合成制剂,常用pS制剂。每次剂量为60~200mg/kg,经气管内给药,可用2-4次。
5、严重缺氧出现抽搐时,用20%甘露醇5ml/(kg•次),静脉注射。
6、呼吸衰竭时,及时用山梗菜硷或可拉明。
7、在使用呼吸机时或治疗后恢复期,由于肺小动脉痉挛解除,肺动脉压力降低至低于主动脉压力,可出现由左向右分流,分流量大时可导致心衰及肺水肿,尤其是在体重<1500g者。可用消炎痛静滴以关闭动脉导管:出生体重kg,>7天者则0.2mg/kg,12及36小时后再各用1次;本药口服效果差,如经心导管直接滴入动脉导管口,则疗效更佳。用药无效时应考虑手术结扎。
8、经常清除咽部粘液,保持呼吸道通畅。
9、每日静脉补液40-80ml/kg。热量应充足,危重期应由静脉补充热量;病情好转后由消化道喂养。
注意:防治并发症
1、气漏:
气漏多由于机械通气时吸气峰压或平均气道压(MAp)过高所致。由于肺泡壁受损,气体溢至肺间质,引起间质性肺气肿,可进而发展为纵隔气肿或气胸。气漏发生后呼吸困难明显加重,且不能以肺透本身或其他原因如肺部感染等来解释,胸部X线摄片可明确诊断。自从加强呼吸管理,注意调控呼吸机参数以及使用pS替代疗法后,本病已明显减少。
2、支气管肺发育不良(BpD):
属慢性肺部疾病,与正压人工通气所致气压伤、高浓度持续给氧、肺发育不成熟等因素密切相关。早产儿胎龄越小,吸氧时间越长,发病率越高。一般认为生后1周内接受机械通气,其后需给氧28天以上,胸片持续见肺部广泛阴影,即已发生本病。临床表现为慢性持续性或进行性呼吸功能不全,低氧、二氧化碳潴留及对氧和呼吸机的依赖。肺部X线征主要为密度增高、支气管充气影,随病情发展出现肺过度扩张、透亮区伴条索状肺不张。本病无特殊治疗,应强调综合疗法,包括加强呼吸和循环管理,适当使用β2受体兴奋剂如沙丁胺醇。皮质激素可改善肺功能,减轻呼吸道水肿并延缓肺实质病变,有助于撤离呼吸机。防治感染、适当利尿及控制入液总量亦很重要,后期可辅以物理治疗。
3、早产儿视网膜病变(ROp):
又称晶状体后纤维增生症,是一种增生性眼底病,多发生于接受机械通气和氧疗的早产儿。肺透患者接受氧疗时间长,罹患此症者甚多,是早产儿致残的主要原因之一。过去对此症无特殊疗法,仅强调控制病情发展、使用扩瞳药和局部应用激素等,疗� ��均不能肯定。近年来国外及国内一些设备先进的医院已开展用冷冻或激光技术治疗ROp,早产儿在生后2-3周开始定期检查眼底,如发现毛细血管增生并达到一定范围,即采用冷冻或激光手术,封闭网膜边缘的新生血管或切割玻璃体,可有效阻止病情进展,效果良好。
本文Hash:ccd3beecf926627ce2c66bcaf20a0ec81fd94dfb
声明:此文由 Sukin 分享发布,并不意味PClady女性网赞同其观点。文章内容仅供参考,此文如侵犯到您的合法权益,请联系我们。










